急性胰腺炎反复发作折磨8年!泰康仙林鼓楼医院超声内镜新技术解决坏死难题
近日,泰康仙林鼓楼医院消化内科邹晓平院长团队为一名重症胰腺炎伴包裹性坏死的患者,成功实施了超声内镜引导下胰腺包裹性坏死穿刺引流术。该内镜微创技术相较传统外科手术和经皮穿刺手术,创伤更小、安全性也更高,将为众多胰腺疾病患者带来治疗新曙光。

八年来,33岁的黄先生反复受急性胰腺炎发作的困扰。去年10月,黄先生再一次因急性胰腺炎住进了ICU,还接受了血浆置换等治疗。
之后,黄先生的病情虽然有所好转,但CT复查发现其胰腺周围积聚了坏死物,很有可能发生胰腺包裹性坏死。这种坏死物如果放任不管,极易诱发感染并导致多器官功能衰竭。
一个月前,黄先生又开始出现上腹胀痛、恶心、呕吐等症状,磁共振检查提示,其腹腔内形成了直径约12.8cm的胰腺包裹性坏死物,对胃肠道造成了明显压迫。
黄先生几乎要通过禁食,来缓解这种由胰腺包裹性坏死对胃肠道压迫造成的胀痛感。
而长时间存在的坏死物一旦继发感染,很可能引起消化道大出血、脓腔内出血、消化道瘘等严重并发症。
对于胰腺包裹性坏死,传统的治疗方法主要是外科手术和经皮穿刺引流。外科手术创伤较大,且需对消化道进行重建,术后患者不良反应较多。而经皮穿刺引流容易引流不彻底,容易感染复发。
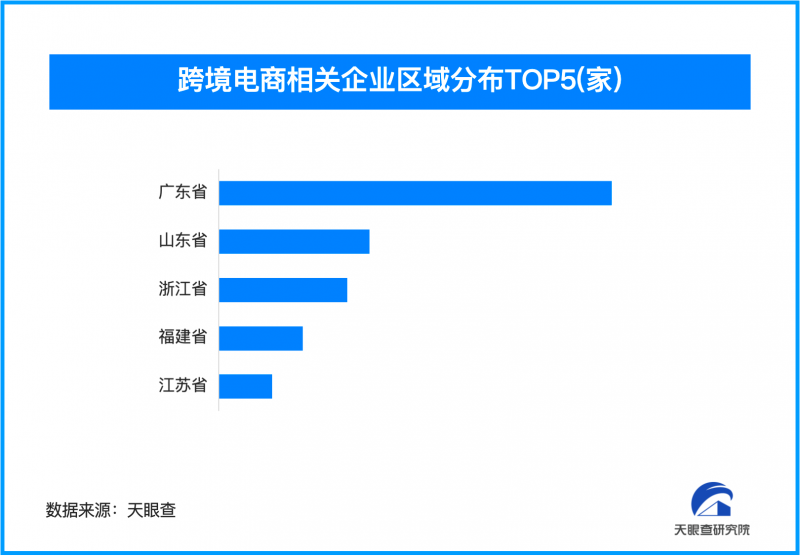
超声内镜下可见黄先生的胰腺包裹性坏死
“这时候,超声内镜就成为了一个超级微创‘利器’。胰腺在体内藏得深,普通内镜够不到、看不清,而超声内镜和ERCP融合了超声和影像技术,让胰腺‘现身’。”邹晓平院长说道。
目前的超声内镜引导下穿刺引流术,仅适用于距离胃或十二指肠不超过1cm的胰腺包裹性坏死,否则只能采取经体表穿刺引流或外科手术治疗。幸运的是,经过消化内科团队充分评估,黄先生具备超声内镜引导下穿刺引流术手术指征。
眼见患者每天承受着胀痛、呕吐的痛苦,邹晓平院长带领消化内科团队详细研讨,认为黄先生应尽早进行囊肿引流。但其囊腔内存在较多坏死物,使用传统支架引流时,易出现实性坏死物堵塞支架从而引流不彻底甚至感染加重的情况。
团队当即决定采用新型双蘑菇头金属支架(Lumen-Apposing Metal Stents,LAMS),并在超声内镜引导下实施微创手术进行引流。
内镜手术中,邹晓平院长团队在超声引导下,顺着导丝放置双蘑菇头金属支架。支架贯穿黄先生的胃壁,紧靠其胰腺包裹性坏死囊壁,将囊肿内液体及坏死物引流至胃腔,最终通过肠道排出。
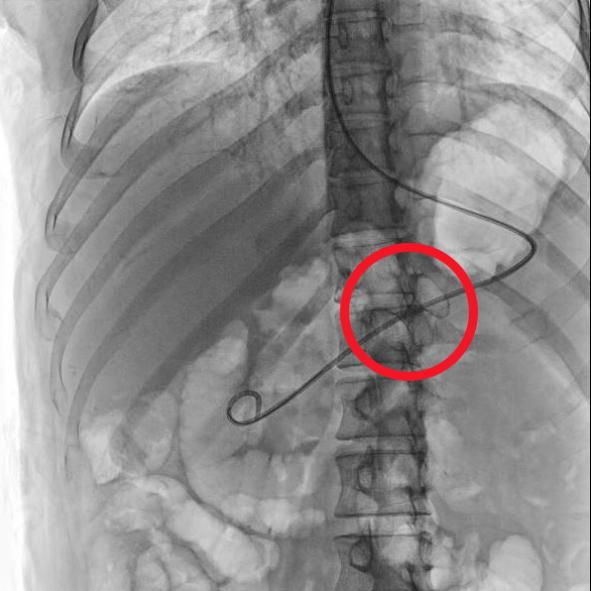
X线下见双蘑菇头金属支架在位
“包裹性坏死囊壁上血管密布,坏死组织复杂易碎,每个动作都要轻巧,必须全神贯注、耐心十足,才能将病灶一锅端。”消化内科主治医师孙文荣表示。
术后,黄先生腹胀、腹痛的症状明显缓解,也未出现感染、出血、急性胰腺炎等并发症。消化内科团队还通过三腔喂养管,把假性囊肿的坏死物和囊液进一步引流,同时对黄先生进行胃肠营养。
据悉,超声内镜引导下胰腺包裹性坏死穿刺引流术结合了超声胃镜、ERCP及内镜穿刺等技术,是目前内镜诊疗的前沿技术之一。该手术要求扎实的内镜操作基础和过硬的ERCP及穿刺技术水平,但创伤相对更小、安全性也更高。
延伸 · 阅读
- 2024-11-14影目X系列AI眼镜亮相,紫光展锐W517芯片引领智能穿戴革命
- 2024-11-13树立医者典范 礼赞大医精诚 访国宝级中医—周培富
- 2024-11-13跨境电商海外“爆单”加速 包邮的风吹到了海外
- 2024-11-12《华大严选基因的传奇:从创立到引领行业的辉煌历程》
- 2024-11-12《华大严选生物基因科技有限公司:引领基因科技前沿》
- 2024-11-12见证实力:华大严选基因如何成为行业标杆品牌